Wprowadzenie
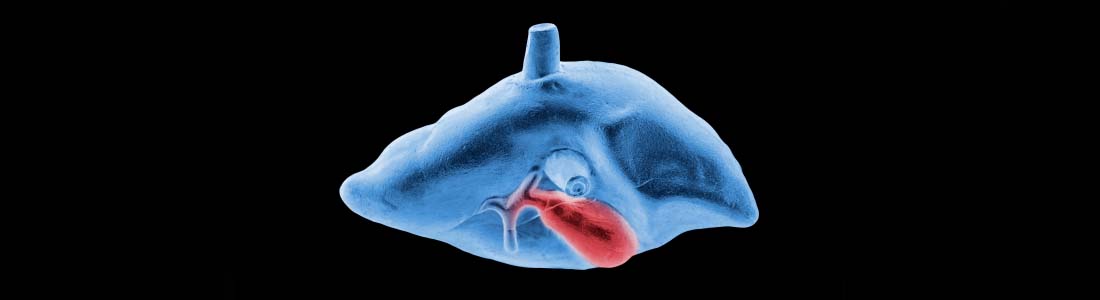
Nowotwory dróg żółciowych są najczęściej rakami, czyli nowotworami z komórek nabłonkowych, wywodzącymi się z cholangiocytów– komórek tworzących ścianę przewodów żółciowych. Inne rodzaje złośliwych nowotworów dróg żółciowych należą do rzadkości. Są to np. mięsaki (sarcoma) lub chłoniaki (lymphoma) najczęściej występujące u osób z AIDS, albo mięsaki prążkowanokomórkowe (rhabdomyosarcoma) spotykane u dzieci. Rak dróg żółciowych (ang. cholangiocarcinoma, CCC) może powstawać w wewnątrzwątrobowych odcinkach dróg żółciowych, czyli w kanalikach i przewodzikach żółciowych, oraz w prawym i lewym przewodzie wątrobowym (zagadnienie opisane w innej części). Może również występować w każdym odcinku zewnątrzwątrobowych dróg żółciowych – od połączenia we wnęce wątroby prawego i lewego przewodu wątrobowego w przewód wątrobowy wspólny, aż do brodawki Vatera, czyli ujścia dróg żółciowych w dwunastnicy. Do CCC zalicza się również raka pęcherzyka żółciowego (ryc. 1).
W dawniejszych klasyfikacjach CCC wewnątrzwątrobowych dróg żółciowych łączono z rakami wywodzącymi się z hepatocytów (rak wątrobowo-komórkowy, ang. hepatocellular carcinoma; HCC) i nazywano je „rakami pierwotnymi wątroby”. Ostatnio przeważa pogląd, że te nowotwory należy klasyfikować oddzielnie, ponieważ wywodzą się z innych komórek i mają różne podłoże. Natomiast raki wewnątrz- i zewnątrzwątrobowych dróg żółciowych, chociaż są dość zróżnicowane, i to nie tylko pod względem topografii, ale także morfologii i kliniki, proponuje się zaliczać do jednej grupy raków dróg żółciowych (cholangiocarcinoma; CCC). Osobne omówienie CCC wewnątrzwątrobowych, zewnątrzwątrobowych i raka pęcherzyka żółciowego jest konieczne z powodu różnic w znacznym stopniu zależnych od lokalizacji.
Czym jest nowotwór pęcherzyka żółciowego?
Nowotwór pęcherzyka żółciowego jest zmianą wywodzącą się najczęściej z komórek błony wyścielającej wnętrze pęcherzyka i rozrastającą się do jego światła jako tak zwany twór polipowaty – narośl. Polip wywodzący się z błony śluzowej i mający budowę gruczolaka (to znaczy zmiany wyrastającej z gruczołów) jest zmianą łagodną, ale o dużym potencjale zezłośliwienia. Oznacza to, że łatwo z takiej zmiany może powstać nowotwór złośliwy – gruczolakorak.
Drugim, ale rzadszym nowotworem łagodnym pęcherzyka żółciowego jest gruczolako-mięśniakowatość (adenomyomatosis). Jest to przerost struktur anatomicznych w błonie mięśniowej ściany pęcherzyka żółciowego. Istnieje ryzyko, chociaż niewielkie, powstania nowotworu złośliwego z tego typu zmiany. Innymi, znacznie rzadszymi nowotworami łagodnymi pęcherzyka żółciowego są: włókniaki, mięśniaki gładkokomórkowe, tłuszczaki i inne.
Jeśli chodzi o nowotwory złośliwe, to najczęstszym (ponad 90% wszystkich nowotworów tego narządu) jest gruczolakorak (adenocarcinoma) wywodzący się ze wspomnianego gruczolaka (ryc. 2). Jest piątym co do częstości występowania nowotworem układu pokarmowego. Częściej spotykany jest u amerykańskich Indian i w północno-wschodniej Europie, a najczęściej w populacji zamieszkującej Andy.
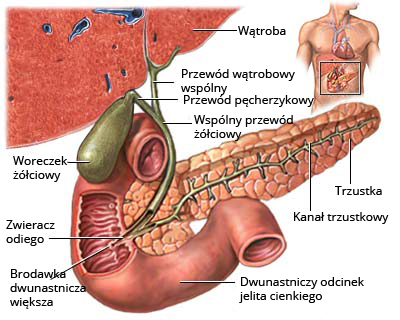
Ryc. Schemat anatomiczny pęcherzyka żółciowego i trzustki w otoczeniu wątroby i dwunastnicy