Czym są nowotwory odbytu i kanału odbytu?
Nowotwory odbytu i kanału odbytu jest to nowotwór występujący w odbytnicy i odbycie. W przypadku raka odbytu proces nowotworzenia rozpoczyna się najczęściej w obrębie strefy przejściowej między nabłonkiem płaskim kanału odbytu a gruczołowym odbytnicy.
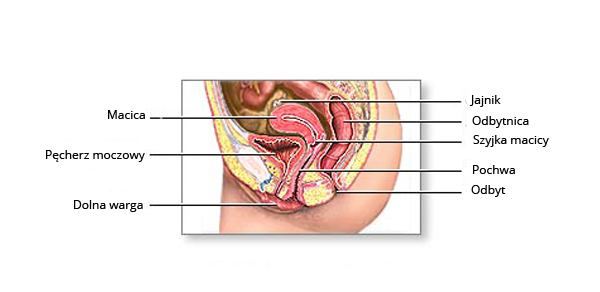
Ryc. Schemat anatomiczny miednicy mniejszej