Czym jest rak sromu?
Rak sromu jest to nieprawidłowy i nieustający rozrost komórek nowotworowych wywodzących się z komórek nabłonku sromu. Należy on do nowotworów występujących stosunkowo rzadko. Współczynnik zachorowalności na tę chorobę waha się między 0,1 a 2,6 przypadków na 100 tys. kobiet w skali roku i jest ściśle uzależniony od regionu geograficznego świata. U około 40% pacjentek z tą chorobą rozpoznaje się ją w znacznym stopniu klinicznego zaawansowania. W Polsce występuje średnie ryzyko zachorowania na raka sromu. Odsetek pięcioletnich przeżyć jest w Polsce niski i wynosi we wszystkich stopniach klinicznego zaawansowania nowotworu około 35%.
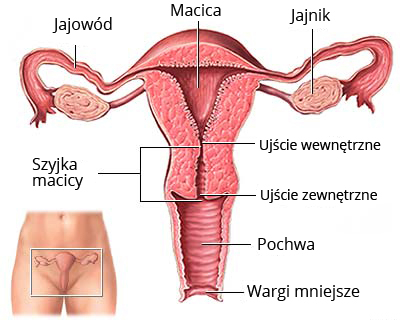
Ryc. Umiejscowienie w ciele kobiety oraz schemat anatomiczny żeńskich narządów płciowych