Czym jest rak żołądka?
Żołądek stanowi część przewodu pokarmowego, do którego po przejściu przez przełyk dostaje się pokarm i w nim pod wpływem enzymów trawiennych zapoczątkowany zostaje proces trawienia.
Narząd ten składa się z wpustu, dna, trzonu i odźwiernika. Nowotwór może rozwinąć się w każdej z nich, jednak najczęściej do jego powstania dochodzi w części odźwiernikowej (ok. 50%), rzadziej w obrębie trzonu (20%) lub wpustu (25%). Zwykle nowotwór tworzy się w obrębie błony śluzowej, która wyściela żołądek od wewnątrz i stanowi jedną z czterech warstw tworzących jego ścianę. Zaburzenia powstające na poziomie molekularnym nie są rozpoznawane przez systemy naprawcze, co powoduje, że pojedyncza komórka nabywa zdolności do niekontrolowanego namnażania się. W miarę wzrostu nowotworu dochodzi do zajmowania kolejnych warstw. Im więcej warstw jest zajętych przez nowotwór, tym wyższy stopień zaawansowania choroby i tym samym gorsze rokowanie. Nowotwór rozprzestrzenia się zarówno przez ciągłość, obejmując struktury i narządy sąsiadujące z żołądkiem, takie jak przełyk czy trzustka, jak również drogą krwionośną lub chłonną, dając przerzuty m.in. do wątroby, płuc i kości.
Najczęstszym nowotworem złośliwym żołądka, bo występującym aż w 95% przypadków, jest gruczolakorak (adenocarcinoma). Wywodzi się on z komórek błony śluzowej wyścielającej żołądek. Inne, rzadsze nowotwory, to: chłoniaki, guzy neuroendokrynne, mięsaki czy też guzy podścieliska przewodu pokarmowego (GIST).
Od wielu lat obserwuje się systematyczne zmniejszanie się liczby zachorowań na raka żołądka, co jest związane najprawdopodobniej z ograniczeniem spożycia produktów peklowanych i wędzonych, a także zastosowaniem skutecznej antybiotykoterapii zakażeń bakterią Helicobacter pylori.
Polska jest krajem o średniej zachorowalności na raka żołądka. Najczęściej rozpoznawany jest w stadium zaawansowania, w którym przeprowadzenie operacji prowadzącej do wyleczenia nie jest możliwe. Związane jest to z brakiem (poza Japonią) badań przesiewowych, umożliwiających wykrycie nowotworu w okresie bezobjawowym. Wczesna postać raka żołądka stanowi jedynie 5-8% zachorowań i wykrywana jest zwykle przypadkowo.
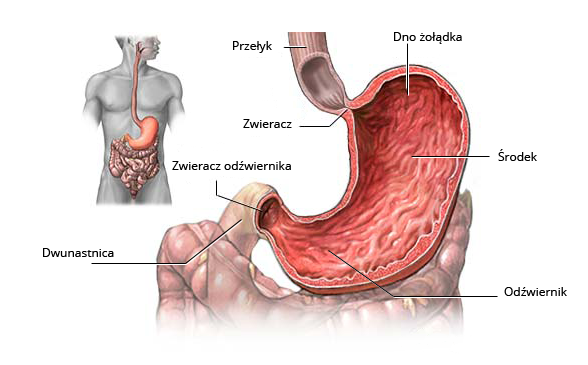
Ryc. Umiejscowienie żołądka oraz schemat anatomiczny żołądka wraz z przełykiem i dwunastnicą